Einleitung
Der Aufenthalt auf einer Intensivstation (ICU – Intensive Care Unit) ist für Patient*innen ein einschneidendes Ereignis. Viele Patient*innen kämpfen nach dem Aufenthalt auf der ICU mit unterschiedlichen körperlichen und psychischen Problemen im Alltag. Diese möglichen Folgen nach der ICU werden als Post-Intensive-Care-Syndrom (PICS) bezeichnet. Dieses Syndrom beeinflusst viele Menschen noch lange nach der Zeit im Krankenhaus.
Post-Intensive-Care-Syndrom
Das Post-Intensive-Care-Syndrom beschreibt Beeinträchtigungen, die durch den Aufenthalt auf einer Intensivstation entstehen. Diese begleiten die Patient*innen häufig über Jahre hinweg in ihrem weiteren Leben. Die Beeinträchtigungen betreffen körperliche, kognitive, mentale und soziale Bereiche.
Patient*innen können z.B. eine massive Schwäche entwickeln. Dadurch können sie sich nur eingeschränkt bewegen und sind somit in ihrem Alltag stark beeinträchtigt. Oder sie entwickeln eine Posttraumatische Belastungsstörung. Sie können dann zum Beispiel schlecht einschlafen und sich nie wirklich erholen. Es ist auch möglich, Störungen in der Problemlösung zu entwickeln. Dann können einfache Abläufe im Alltag nicht mehr durchgeführt werden.
Intensivpatient*innen benötigen manchmal lange Beatmungszeiten und eine langdauernde tiefe Sedierung (künstlicher Tiefschlaf). Zudem haben sie meist eine lange Liegedauer und/oder sind immobilisiert. Diese Umstände erhöhen das Risiko eines Post-Intensive-Care-Syndroms. Deshalb versucht das interprofessionelle Team diese „negativen“ Folgen möglichst gering zu halten.
„Intensive“ Physiotherapie
Die Physiotherapie im intensivmedizinischen Setting kann auch als "intensive" Physiotherapie bezeichnet werden. Sie hat zwei Hauptziele. Erstens die Verbesserung der Skelett- und Atemmuskelfunktion und zweitens die Entwöhnung von der Beatmung (Weaning) durch physiotherapeutische Maßnahmen.
Weitere Ziele sind:
- Vermeiden von Druckgeschwüren (Dekubitusprophylaxe)
- Optimale Anpassung an Lageänderungen (hämodynamische Reagibilität)
- Verbesserung der Durchblutung (zentrale und periphere Gewebsperfusion)
Frühzeitige Physiotherapie im Intensivsetting verbessert die spätere gesundheitsbezogene Lebensqualität. Bereits 2009 konnten Schweickert et al. nachweisen, dass eine frühzeitige physio- und ergotherapeutische Behandlung die Funktionalität im Alltag bei Entlassung aus dem Krankenhaus drastisch verbessert. Verglichen wurde ein früher Start der Therapie innerhalb von 3 Tagen nach Aufnahme im Gegensatz zu einem späten Start erst 1 Woche nach Aufnahme auf der Intensivstation. Die Therapieplanung erfolgt mit Hilfe von geeigneten Untersuchungsmethoden (Assessments). Anhand von standardisierten Konzepten gelingt dann die Atemphysiotherapie, die Bewegungstherapie und die Frühmobilisation im interprofessionellen Team.
Hintergrund
Die Rolle der Physiotherapie im intensivmedizinischen Setting hat sich in den letzten Jahren zum Positiven gewandelt. Sie ist ein wesentlicher Bestandteil und wertvoller Partner im interprofessionellen Intensivteam geworden. Gerade Intensivpatient*innen profitieren enorm von interprofessionellen Ansätzen im Rahmen der Frühmobilisation und des Weanings. Die unterschiedlichen Konzepte der Frührehabilitation haben sich immer weiter durchgesetzt. Glücklicherweise gibt es inzwischen viele Physiotherapeut*innen, die ihre Expertise auf den Intensivstationen umsetzen. Die Sinnhaftigkeit der physiotherapeutischen Behandlung im intensivmedizinischen Setting steht außer Frage. Dies beweisen ihre jahrelange kontinuierliche Arbeit sowie auch verschiedene Studien (z. B. Schweickert et al. 2009) und einige Leitlinien (z. B. S2e-LL Lagerung und Frühmobilisation).
Die „intensive“ Physiotherapie ist eine wesentliche Säule der Frührehabilitation geworden. Zielgerichtete, genau an die Intensivpatient*innen angepasste physiotherapeutische Maßnahmen werden im Rahmen eines interprofessionellen Behandlungskonzepts umgesetzt. So vielfältig wie die verschiedenen ICUs selbst, ist auch das Tätigkeitsfeld von "intensiven" Physiotherapeut*innen. Einsatzbereiche sind beispielsweise die Innere Medizin, Unfallchirurgie, Neurologie, Pädiatrie sowie andere Bereiche.
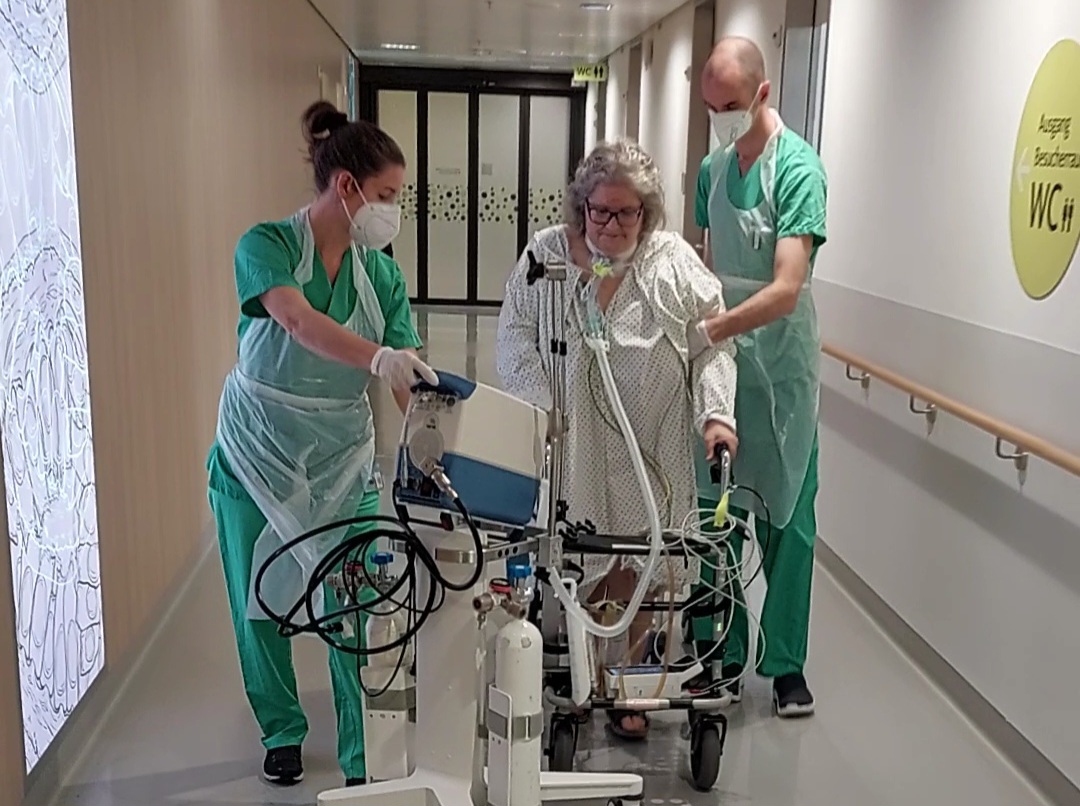
Auf dem Foto (Titelbild) ist eine Patientin abgebildet, die sich seit 3 Wochen auf Grund einer schweren Rauchgasvergiftung auf der Intensivstation befindet. Sie wird über eine Kanüle im Hals beatmet (Tracheostoma) und benötigt zu diesem Zeitpunkt eine hohe Atemunterstützung (Sauerstoffbedarf 60%, 2 Druckniveaus). Da sie die Beatmungskanüle sehr gut toleriert und inzwischen wieder kräftiger ist, kann sie mit Beatmung sowie Monitoring und mit Hilfe des interprofessionellen Intensivteams (Physiotherapie & Intensivpflege) gehen.
Weitere Informationen finden sich auch auf verschiedenen sozialen Medien unter #physiointensiv
Zusatzinformationen
Autor*innen: Stefan Nessizius, Physiotherapeut, Tirol Kliniken GmbH
Redaktion: PD. Mag. Dr. Magdalena Hoffmann, MSc,MBA, Dr. Marie-Madlen Jeitziner
Datum: 07.02.2025
Version: 2.0
Copyright-Vermerk für Fotos: Stefan Nessizius
Weiterführende Literatur: Schweickert W. et al. Early physical and occupational therapy in mechanically ventilated, critically ill patients, a randomised controlled trial; ; Lancet 2009; 373:1874–82 Bein T. et al. Kurzversion S2e-Leitlinie – „Lagerungstherapie und Frühmobilisation zur Prophylaxe oder Therapie von pulmonalen Funktionsstörungen“. Anaesthesist 2015 · 64:596–611